呼吸低下は気道の部分的な閉塞であり、閉塞性睡眠時無呼吸症候群と呼ばれる状態の特徴である。
閉塞性睡眠時無呼吸低呼吸症候群は、気道が睡眠中に異なる程度にブロックされる疾患である。
無呼吸は、人が眠っているときの気道の完全な閉塞であり、シンドロームの別の特徴であり、OSAHSと呼ばれることがより容易である。
呼吸低下のエピソードの間、人は、呼吸が50%以上減少したときに10秒の期間を経験する。
呼吸低下および睡眠時無呼吸の両方が、重篤な病状であり、他の健康合併症を引き起こし得る。
この記事では、呼吸低下の症状、その症状および原因、およびそれがどのように治療できるかについて検討します。
原因

OSAHSは、睡眠中に肺につながる気道の狭窄がある場合に生じる。
喉の背中の筋肉がリラックスしすぎると、気道が狭まり崩壊することがよくあります。これにより、正常および規則的な呼吸が防止される。
睡眠時無呼吸症または低呼吸症を有する人は、しばしば一度に30秒までこの息切れを訴える。
この間、体と脳は十分な酸素を得ていないため、脳を起こして再び呼吸を開始させます。
このような覚醒の期間は非常に短く、ほとんどの人は自分が起きていることを意識していません。
呼吸低下のタイプ
3つの異なるタイプの呼吸低下があります:
- 中枢低呼吸:気流および呼吸の両方の努力が軽減される。
- 閉塞性呼吸低下:呼吸努力ではなく、空気の流れのみが減少する。
- 混合性呼吸低下:中枢性および閉塞性呼吸低下症の両方の症状が混在している。
中枢性低呼吸症では、いびきや気道閉塞のような睡眠時無呼吸の間に一般に見られる呼吸努力の期間中、閉塞の兆候はない。
睡眠時無呼吸と低呼吸

睡眠時無呼吸と低呼吸は非常によく似ています。実際には、呼吸低下は睡眠時無呼吸の一種です。 hypopneaという用語は単に異常に遅いまたは浅い呼吸を意味し、無呼吸は呼吸がない期間を意味する。
両者の主な違いは、人の気道における閉塞の程度によってさらに説明される。
睡眠時無呼吸では、気道は完全に閉塞され、呼吸低下時には気道は部分的にしか閉塞されない。
この2つの状態は、無呼吸と低呼吸のエピソードを有する多くの人々と一緒に起こる傾向があり、逆もまた同様である。
無呼吸性呼吸低下指数(AHI)
無呼吸性呼吸低下指数(AHI)は、睡眠時間当たりに経験する無呼吸または呼吸低下の量を指す。医師は、AHIを使用して、次のように呼吸低下の重症度を判定することができる。
- なしまたは最小:時間当たり5イベント未満。
- マイルド:毎時5〜15回のイベント。
- 中:1時間あたり15〜30イベント。
- 重大:1時間に30以上のイベント。
医師は、呼吸障害指数(RDI)を使用して、最良の治療計画を決定することもできます。 RDIには、無呼吸および呼吸低下だけでなく、他の呼吸異常も含まれます。個人のRDIはAHIより高いかもしれません。
呼吸低下の症状
呼吸低下の症状は、閉塞性睡眠時無呼吸の症状に類似しており、
- 過度の昼間の眠気
- 大きないびき
- 不眠症
- 記憶と集中の難しさ
- 気分の変化
- 疲労
- 夜に目を覚まし、息切れを感じる
多くの人々は、昼間の眠気は、しばしばストレス、仕事、または家族の責任に起因するため、彼らがこの状態にあることに気づいていません。
処理
呼吸低下の治療はその重症度に依存する。
治療の目標は、呼吸をより簡単かつよりシームレスにするために気道内の閉塞物を除去することである。これには次のオプションが含まれます:
- 過剰組織の外科的除去
- 気道を安定させ開放するための装置の使用
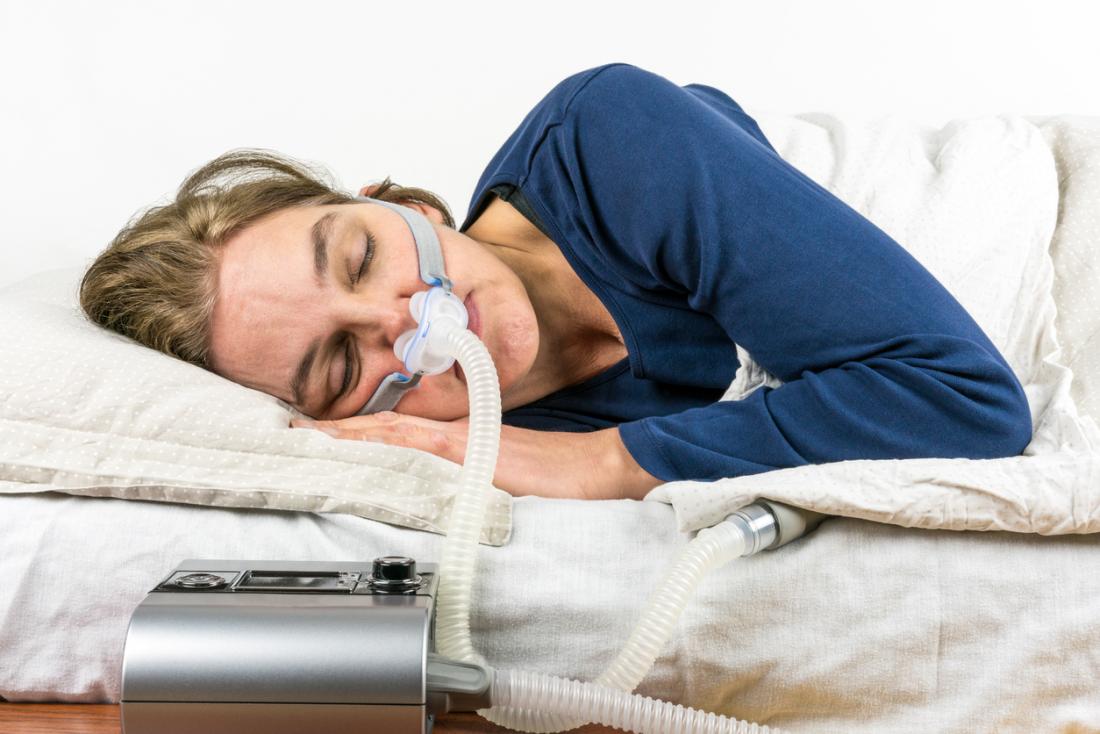
- 睡眠中の連続陽性気道内圧(CPAP)装置の使用
CPAP装置は、呼吸が減速または停止するのを防ぐために、通常は夜間に肺に空気を供給する。
ユーザは、ポンプに接続されたマスクを着用し、気道を開いたままにするために空気の流れを供給する。
自己管理
いくつかのライフスタイルの変化は、睡眠時無呼吸症または低呼吸時のエピソードを管理または防止するのに役立ちます。彼らは以下を含むかもしれません:
- 必要に応じて体重を減らす
- 禁煙
- 飲酒をやめる
- 睡眠薬や鎮静剤を避ける
軽度の低呼吸では、生活習慣の変化が症状を管理するために必要なすべてである可能性があります。
重度の睡眠時無呼吸の場合、これらの生活習慣の変化は、医師の推奨する他の治療と組み合わせて使用する必要があります。症状の重篤さや合併症のリスクを軽減するのに役立ちます。
防止
ほとんどの場合、呼吸低下は、生活習慣の変化によって症状の発症や悪化を防ぐことができます。
しかし、いくつかのリスク要因を完全に排除することはできないため、これはすべての場合に当てはまるわけではありません。状態を管理するために医師にフォローアップすることは依然として重要です。
睡眠時無呼吸症候群または低呼吸症候群の症状を治療することは、この状態からの健康合併症のリスクを軽減するのにも役立ちます。
合併症
閉塞性睡眠時無呼吸および低呼吸は非常に重篤な病状である。無呼吸または呼吸低下のエピソードが起こるたびに、脳および身体組織は酸素を奪われます。
治療がなければ、次のような深刻な健康障害が発生する可能性があります。
昼間の眠気
昼間の眠気や疲れは単なる迷惑ではありません。それは、特に誰かが運転しているか機械を操作しているときに、重大な安全上の問題を引き起こす可能
昼間の眠気は、仕事や学校での集中や演技にもつながりません。
しばしば、無呼吸症候群または低呼吸症の人々は、仕事中または運転中に眠っていると報告します。
心臓の問題
呼吸が中断されたときに起こる血中酸素レベルの低下は、心臓または血管に負担をかける可能性があります。
長期的には、これは心臓発作、心不全、または脳卒中につながる可能性があります。
このリスクは、睡眠時無呼吸症の女性が心疾患のリスクが同じレベルにはないように見えない男性ではより悪いようです。
外科的問題
手術、特に麻酔薬の使用は、睡眠時無呼吸症または低呼吸症によって複雑になり得る。
背中に鎮静薬を併用することで症状が悪化し、手術中または手術後に合併症のリスクが著しく上昇する可能性があります。
人々は、無呼吸症または低呼吸症候群の症状について常に医師に伝えて、診断を行うことができ、外科処置の前に整えられた治療を行うべきである。
医者を見に行くとき
過度の昼間の眠気を経験した人、または睡眠時無呼吸に関連するいくつかの危険因子を有する人は、これを医師と話し合うべきです。
医師は、さらなる検査または「腕時計」アプローチを推奨することができる。
危険因子
OSAHSに関連するいくつかのリスク要因があります。
- 肥満:睡眠時無呼吸症を持つ多くの人々は、肥満または過体重である。体重を増やすと、首や気道の周りに脂肪が蓄積し、人が横たわったときに咽喉が詰まることがあります。
- 細い気道:自然界には小さな解剖学が生まれる人もいます。アデノイドと呼ばれる喉内の扁桃腺または構造物もまた拡大することができ、気道を狭めることができる。
- 糖尿病:OSAHSは糖尿病患者でより一般的です。
- 性別:男性は女性よりも睡眠時無呼吸症や低呼吸症候群の可能性が高い。
- 家族歴:睡眠時無呼吸症候群の家族がいる人は、自分自身で発症する可能性がより高いです。
- 喫煙:喫煙者は非喫煙者よりも睡眠時無呼吸症を発症する可能性がはるかに高い。
見通し
睡眠時無呼吸そのものは生命を脅かすものではありません。呼吸の減少の期間は短く、脳は正常な呼吸パターンを再開するのに非常に優れています。
しかし、睡眠時無呼吸症または呼吸低下症は、適切に管理されていないと、時間の経過とともに重大な健康上の問題を引き起こす可能性があります。
呼吸低下または睡眠時無呼吸症候群の症状を経験した人は、医師に相談してください。








