結腸直腸癌は、腸癌、結腸癌、または直腸癌としても知られており、結腸および直腸に影響を及ぼす任意の癌である。
米国癌学会(US Cancer Society)は、米国内の男性21人と女性23人のうち約1人が、生涯にわたって結腸直腸癌を発症すると推定している。
これは、女性の癌死の第2位の原因であり、第3の原因は男性です。しかし、スクリーニング技術の進歩と治療法の改善により、結腸直腸癌による死亡率は低下している。
結腸直腸癌は、良性または非癌性または悪性であり得る。悪性のがんは、体の他の部分に広がって損傷することがあります。
症状
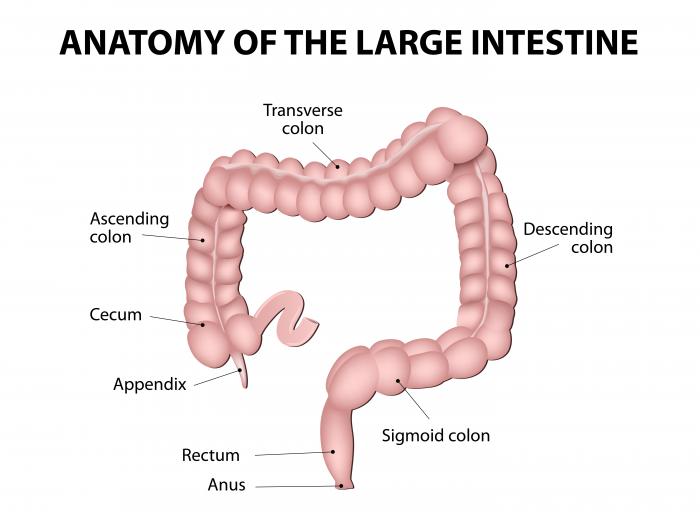
大腸は結腸または大腸とも呼ばれる。
結腸直腸癌の症状としては、
- 排便習慣の変化
- 下痢または便秘
- 便通後に腸が正しく空にならないという感覚
- 便を黒く見せる糞便
- 直腸から来る明るい赤血
- 腹部の痛みと鼓腸
- しばらく食べていなくても、腹部に満腹感があります。
- 疲労や疲れ
- 説明できない減量
- あなたの医者が感じた腹部の塊または後ろの通路
- 原因不明の男性の鉄欠乏症、または閉経後の女性の
これらの症状のほとんどは、他の可能性のある状態を示すこともあります。症状が4週間以上続く場合は、医師に相談することが重要です。
処理
治療は、癌の大きさ、位置、およびステージ、再発の有無、および患者の現在の全体的な健康状態を含むいくつかの要因に依存する。
治療の選択肢には、化学療法、放射線療法および手術が含まれる。
結腸直腸癌の手術
これが最も一般的な治療法です。罹患した悪性腫瘍および近くのリンパ節は、がんが広がるリスクを低減するために除去される。
腸は通常、一緒に縫い合わせられますが、直腸が完全に除去され、排尿のために人工肛門袋が取り付けられることがあります。人工肛門袋は便を集める。これは通常は一時的な対策ですが、腸の端に合流することができない場合は永久的になる可能性があります。
がんが早期に診断されれば、手術によって正常に切除される可能性があります。手術によって癌が止まらない場合、症状が緩和されます。
化学療法
化学療法は、癌性細胞を破壊するために薬剤または化学物質を使用することを含む。結腸がんの治療によく使用されます。手術前に腫瘍を縮小するのに役立つかもしれません。
ターゲット療法は、いくつかの癌の発症を促進するタンパク質を特異的に標的とする化学療法の一種です。彼らは他のタイプの化学療法よりも副作用が少ないかもしれません。結腸直腸癌に使用することができる薬物には、ベバシズマブ(アバスチン)およびラムシルマブ(サイラムザ)が含まれる。
ある研究は、化学療法を受け、結腸直腸癌の家族歴を有する進行大腸癌患者が、癌再発および死亡の可能性が有意に低いことを見出した。
放射線療法
放射線療法は、高エネルギーの放射線ビームを用いて癌細胞を破壊し、増殖を阻止する。これは、直腸癌治療のためにより一般的に用いられる。それは、腫瘍を縮小させるために手術前に使用することができる。
再発の可能性を低くするために、手術後に放射線療法と化学療法の両方を行うことができます。
アブレーション
アブレーションは腫瘍を除去せずに腫瘍を破壊する可能性がある。それは、高周波、エタノールまたは凍結手術を用いて行うことができる。これらは、超音波またはCTスキャン技術によって誘導されるプローブまたは針を使用して送達される。
回復
未治療のまま放置すると、悪性腫瘍が体の他の部分に広がる可能性があります。完全治癒の機会は、がんの診断と治療の早期段階に大きく依存します。
患者の回復は次の要因によって決まります。
- 診断が行われた段階
- がんが結腸に穴や閉塞を引き起こしたかどうか
- 患者の一般的な健康状態
場合によっては、がんが戻ることがあります。
危険因子
考えられるリスク要因には、
- 高齢
- 動物性タンパク質、飽和脂肪、カロリーが高い食事
- 繊維が少ない食事
- 高アルコール消費
- 乳がん、卵巣がん、子宮がんがある
- 結腸直腸癌の家族歴
- 潰瘍性大腸炎、クローン病、または過敏性腸疾患(IBD)を有する、
- 過体重および肥満
- 喫煙
- 身体活動の欠如
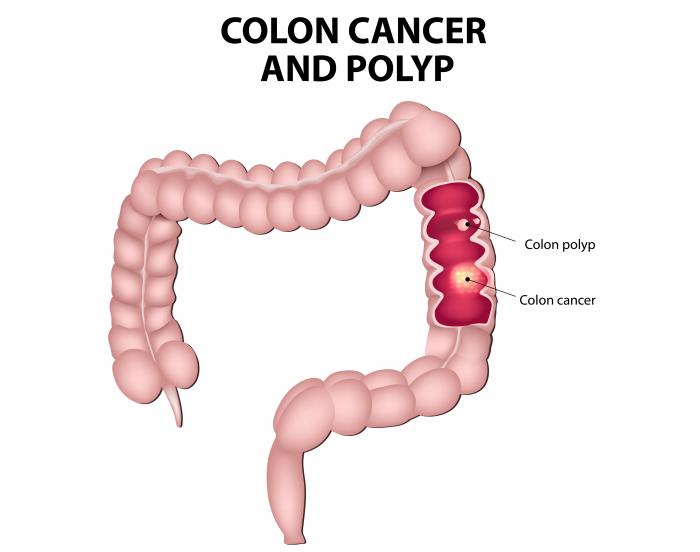
- 結腸または直腸におけるポリープの存在は、最終的に癌性になる可能性があるためである。
ほとんどの結腸癌はポリープ(腺腫)内に発生する。これらはしばしば腸壁の内部に見られる。
赤肉や加工肉を食べると、リスクが高くなる可能性があります
Sprouty2として知られている腫瘍サプレッサー遺伝子を持つ人々は、いくつかの結腸直腸癌のリスクが高い可能性があります。
WHO(世界保健機関)によると、結腸直腸癌は、肺腫瘍の後、男女ともに2番目に多い腫瘍です。
50歳以上の人々の約2%は結局、西ヨーロッパで結腸直腸癌を発症するであろう。
結腸直腸癌は男性および女性に等しく影響を及ぼす傾向がある。しかし、男性は若い年齢でそれを発達させる傾向があります。
原因
結腸直腸癌がなぜ一部の人々に発症するのか、そして他の者には発症しないのかは明確ではない。
ステージ
がんの病期は、それがどのくらい広がっているかを定義します。ステージの決定は、最も適切な治療法を選択するのに役立ちます。
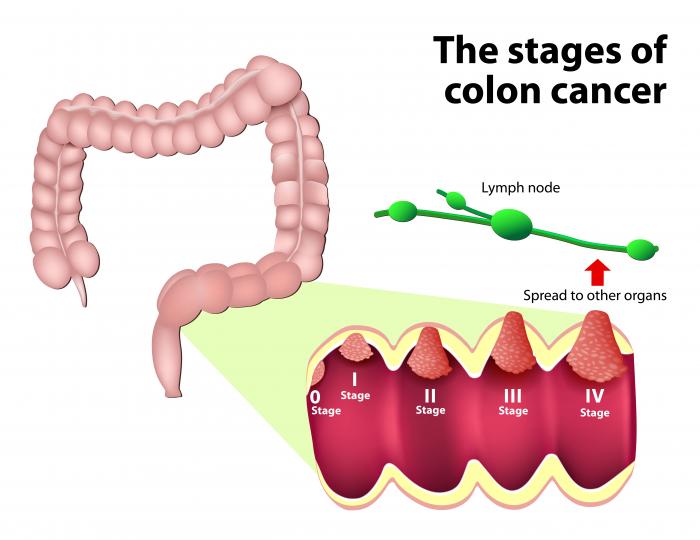
一般的に使用されているシステムは、ステージに0〜4の数を与えます。大腸癌のステージは次のとおりです。
- ステージ0:これは、がんがまだ結腸または直腸の粘膜または内層にある初期段階です。それはin situ癌腫とも呼ばれます。
- ステージ1:結腸または直腸の内層を通って増殖したが、直腸または結腸の壁を越えて広がっていない。
- ステージ2:結腸または直腸の壁を通してまたはその中に癌が増殖したが、それは近くのリンパ節にまだ達していない。
- ステージ3:がんは近くのリンパ節に侵入していますが、体の他の部分にはまだ影響していません。
- ステージ4:癌は、肝臓、腹腔内膜、肺、または卵巣などの他の器官を含む、身体の他の部分に広がっている。
- 再発:がんは治療後に戻った。それは戻って、直腸、結腸、または身体の別の部分に影響を与える可能性があります。
40%の症例では、手術が最良の選択肢である可能性が高い高度な段階で診断が行われます。
診断
スクリーニングは、ポルプががんになる前にポリープを検出することができ、治癒の可能性がはるかに高い早期に大腸癌を検出することもできます。
結腸直腸癌の最も一般的なスクリーニングおよび診断法は以下のとおりです。
糞便潜血検査(血液便検査)
これは、患者の便(便)のサンプルが血液の有無をチェックします。これは、医師の診察室や自宅のキットで行うことができます。サンプルは医院に返却され、研究所に送られます。
血便検査は100%正確ではありません。なぜなら、すべての癌が血液の損失を引き起こすわけではなく、常に出血しない可能性があるからです。したがって、このテストは偽陰性の結果をもたらす可能性があります。痔のような他の病気や状態のために、血液が出ることもあります。いくつかの食品は、実際には存在しない場合には、結腸内の血液を示唆することがあります。
スツールDNA検査
この試験は、結腸癌または前癌性ポリープ細胞が便中に流出するいくつかのDNAマーカーを分析する。患者は自宅で糞便試料を採取する方法についての説明書を添付したキットを与えることができる。これは医院に戻さなければなりません。それは実験室に送られます。
この検査は、ポリープより結腸癌を検出する方が正確ですが、腫瘍が存在することを示すすべてのDNA変異を検出することはできません。
柔軟なS状結腸鏡検査
医師は、患者の直腸およびS状結腸を検査するために、S状結腸鏡、柔軟で細長い照明管を使用する。 S状結腸は直腸の前の結腸の最後の部分である。
テストには数分かかり、苦痛ではありませんが、不快な場合があります。結腸壁の穿孔のリスクはわずかです。
医師がポリープや結腸がんを検出した場合、結腸内視鏡検査を使用して結腸全体を検査し、存在するポリープを取り出すことができます。これらは顕微鏡下で検査されます。
S状結腸鏡検査は結腸および直腸の最後の3分の1においてのみポリープまたは癌を検出する。それは消化管の他の部分の問題を検出しません。
バリウム浣腸X線
バリウムは、浣腸の形態で患者の腸に配置される造影剤であり、X線で現れる。二重造影バリウム浣腸では、空気も加えられる。
バリウムは、直腸、結腸、および場合によって患者の小腸の小さな部分の鮮明な画像を作成して、腸の裏地を充填し、被覆する。
バリウム浣腸X線が見逃す可能性のある小さなポリープを検出するために、柔軟なS状結腸鏡検査を行うことができる。バリウム浣腸X線検査で何か異常が検出された場合、医師は大腸内視鏡検査を勧めます。
大腸内視鏡検査
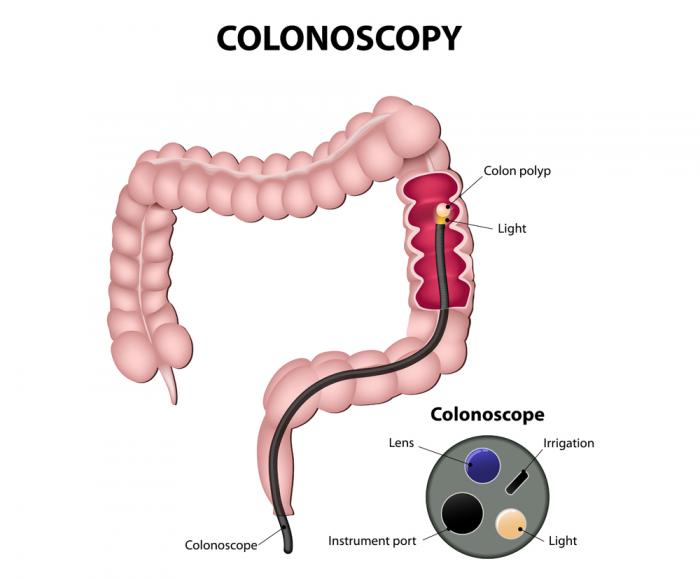
結腸鏡はS状結腸鏡よりも長い。これは、ビデオカメラとモニタに取り付けられた長くて柔軟性のある細身のチューブです。医師は結腸と直腸の全体を見ることができます。この試験中に発見されたポリープは、処置中に除去することができ、組織サンプルまたは生検を代わりに行うことがあります。
大腸内視鏡検査は無痛であるが、一部の患者にはそれらを落とすための軽度の鎮静剤が与えられる。試験の前に、結腸をきれいにするために下剤液を与えてもよい。浣腸はめったに使用されません。結腸壁の出血および穿孔は合併症の可能性があるが、極めてまれである。
CTコロノグラフィー
CT装置は、結腸を掃除した後、結腸の画像を撮る。何か異常が検出された場合は、従来の大腸内視鏡検査が必要な場合があります。この手順では、結腸鏡検査の代わりに結腸直腸癌のリスクが高い患者に、侵襲性が低く、耐容性が高く、診断精度が良い可能性があります。
イメージングスキャン
超音波またはMRIスキャンは、がんが身体の別の部分に広がっているかどうかを示すのに役立ちます。
疾病管理予防センター(CDC)は、50歳から75歳の方に定期的にスクリーニングを推奨しています。頻度はテストの種類によって異なります。
防止
多くの生活習慣尺度は、結腸直腸癌を発症するリスクを低減することができる:
- 定期的なスクリーニング:前に結腸直腸癌を経験した人、50歳を超える人、このタイプの癌の家族歴がある人、またはクローン病を有する人は定期的に検診を受けるべきです。
- 栄養:繊維、果物、野菜、良質の炭水化物、赤肉、加工肉の沢山を食べる。飽和脂肪からアボカド、オリーブオイル、魚油、ナッツなどの良質の脂肪に切り替える。
- エクササイズ:中等度の定期的な運動は、結腸直腸癌を発症するリスクを低下させるのに重要な影響を及ぼすことが示されています。
- 体重:体重超過または肥満は、結腸直腸癌を含む多くの癌のリスクを高める。
このジャーナルに掲載された研究は、アスピリンが乳癌、皮膚癌および腸癌に罹患している患者の免疫系を増強するのに有効であり得ることを示唆している。
腸がんの再発と生存期間の短縮に関連する遺伝子は、遺伝子を持つ患者の予後を予測するのに役立ち、科学者は個人化治療の開発に一歩近づくようになると、ジャーナルの研究を明らかにする。
報告された研究によると、300個のオレンジ分のビタミンCが癌細胞を傷つけ、ビタミンCの力がいつか大腸癌と戦うことができることが分かった
研究者らは、毎日コーヒーを飲むと、コーヒーをカフェインしても、結腸直腸癌のリスクを低下させる可能性があることを発見しました。








