幼児の黄疸は、赤ちゃんの皮膚と目の白い部分が黄色に見える状態です。黄疸は幼児の共通の状態であり、すべての新生児の50%以上に影響を及ぼす。
黄疸は特に早産児でよくみられる – 少年よりも少年少年。それは通常、生後1週間以内に出ます。
満期で生まれた他の健康な赤ちゃんでは、幼児の黄疸はめったに警報の原因ではありません。それは独力で消える傾向があります。しかし、治療が必要な場合、乳児は非侵襲的療法に応答する傾向がある。
まれに、未治療の乳児の黄疸が脳損傷や死に至ることがあります。
原因
乳児黄疸は過剰のビリルビンによって引き起こされる。ビリルビンは、赤血球が分解されたときに生成される廃棄物です。それは通常、肝臓で分解され、便中の体から取り除かれる。
赤ちゃんが生まれる前に、それは異なった形のヘモグロビンを持っています。彼らが生まれると、彼らは非常に急速に古いヘモグロビンを分解する。これにより、正常レベルより高いレベルのビリルビンが生成され、肝臓によって血流から濾過され、排出のために腸に送られなければならない。
しかし、未発達の肝臓では、産生されているように速やかにビリルビンを濾過することができず、結果として高ビリルビン血症(ビリルビンの過剰)が生じる。
母乳授乳児の黄疸は一般的です。これは2つの別々の形で授乳されている新生児で起こる:
- 授乳中の黄疸 – 生後1週間以内に、赤ちゃんがうまくいない場合、または母乳が入ってくるのが遅い場合に発生します。
- 乳乳黄疸 – これは母乳中の物質がビリルビンの分解過程をどのように妨害するかによる。それは、生命の7日後に発生し、2〜3週間でピークに達します。
重度の乳児黄疸のいくつかの症例は、根底にある障害に関連している。これらには、
- 肝疾患
- 鎌状赤血球貧血
- 頭皮の下に出血(頭部の脳腫瘍) – 困難な配達によって引き起こされる
- 敗血症 – 血液感染症
- 赤ちゃんの赤血球の異常
- 閉塞した胆管または腸
- アカゲザルまたはABO不適合 – 母親と赤ちゃんの血液型が異なる場合、母親の抗体は赤ちゃんの赤血球を攻撃します
- より多くの赤血球 – より小さな赤ちゃんと双子でより一般的です
- 酵素欠乏症
- 細菌性またはウイルス性感染症
- 甲状腺機能低下症 – 不活動甲状腺
- 肝炎 – 肝臓の炎症
- 低酸素 – 低酸素レベル
- 梅毒や風疹を含むいくつかの感染症
危険因子
幼児の黄疸の一般的なリスク要因は次のとおりです。
- 早産 – 早産児は肝臓発達が遅く、排便回数が少なくなります。これは、ろ過が遅く、排泄がまれであることを意味します。
- 授乳 – 母乳から十分な栄養素やカロリーが得られない、または脱水された赤ちゃんは、黄疸を発症する可能性がより高いです。
- アカゲザルまたはABO不適合性 – 母親と赤ちゃんの血液型が異なると、母親の抗体は胎盤を通過して胎児の赤血球を攻撃し、早期の崩壊を引き起こします。
- 出産中の挫傷 – 赤血球がより速く分解し、高レベルのビリルビンが得られます。
症状
乳児の黄疸の最も一般的な兆候は、黄色の皮膚と強膜(目の白)です。これは、典型的には頭部から始まり、胸部、胃、腕、および脚に広がる。
幼児の黄疸の症状には、以下も含まれます:
- 眠気
- 淡い大便 – 授乳中の赤ちゃんは緑がかった黄色のスツールを、哺乳瓶の乳児は緑がかった茶色でなければなりません
- 貧弱な吸い込みまたは摂食
- 暗色の尿 – 新生児の尿は無色でなければならない
重度の乳児黄疸の症状には、
- 黄色の腹部または四肢
- 眠気
- 体重を増やせない
- 悪い食事
- 過敏症
診断
医師は、乳児が黄疸の検査を受ける前に、ビリルビン値が最も高い出生後3〜5日後に病院から退院することを勧めます。
医師は外観のみに基づいて黄疸を診断する可能性が最も高いでしょう。しかし、黄疸の重症度は、血液中のビリルビン値を測定することによって決定される。ビリルビン値は、血清ビリルビン(SBR)血液検査または経皮ビリルビノメーター装置を介して検査することができ、これは特定の光のどれだけが皮膚を透過するかを測定する。
幼児の黄疸が2週間以上続くと、医師はさらに血液検査や尿検査を行い、基礎疾患を確認することがあります。しかし、そうでなければうまくいき、体重を適切に摂取し、体重を増やしている母乳育児の乳児では、これは正常である可能性があります。
処理
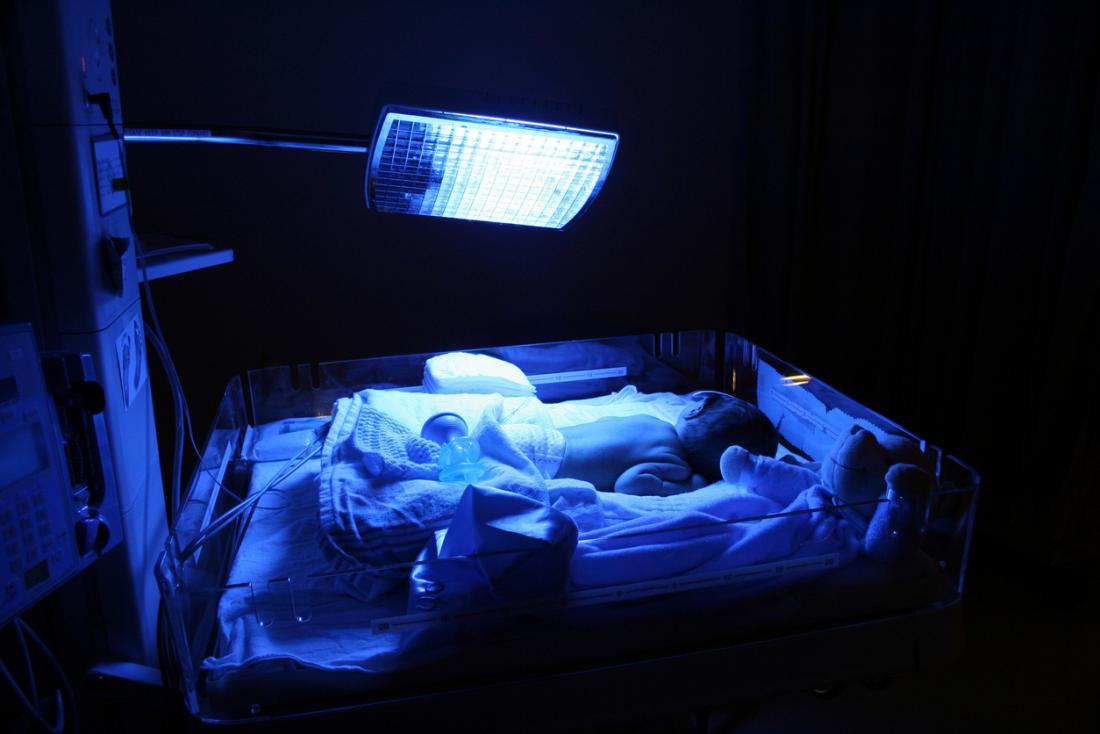
通常、幼児の軽度の黄疸の治療は不要で、2週間以内に消失する傾向があります。
乳児に重度の黄疸がある場合、血流中の低レベルのビリルビン治療のために再入院する必要があるかもしれません。あまり重症でない場合は、自宅で治療を行うことがあります。
重度の黄疸のいくつかの治療法には、
- 光線療法(光療法) – 光線による治療。赤ちゃんは特別な光の下に置かれ、プラスチック製の盾で覆われて紫外線をろ過します。この光は、ビリルビン分子の構造を操作するので排泄されます。
- 交換輸血 – 赤ちゃんの血液は繰り返し採血され、ドナーの血液と交換(交換)されます。赤ちゃんが新生児の集中治療室(ICU)にいる必要があるため、光線療法が機能しない場合にのみ、この手順を検討します。
- 静脈内免疫グロブリン(IVIg) – アカゲザルまたはABO不適合性の場合、乳児は免疫グロブリンの輸血を受けることがあり、これは血液中のタンパク質で、赤ちゃんの赤血球を攻撃している母親からの抗体レベルを低下させます。
黄疸が何か他の原因によるものであれば、手術や薬物治療が必要になるかもしれません。
合併症
未治療の黄疸は合併症の原因となることがあります。
- 急性ビリルビン脳症:脳内ビリルビンの蓄積によって引き起こされる状態(ビリルビンは脳細胞に有毒である)。黄疸のある赤ちゃんの急性ビリルビン脳症の徴候には、発熱、鈍化、高音の泣き、貧しい摂食、身体または頸部の痛みが含まれる。直ちに処置することで、さらなる損傷を防ぐことができる。
- ケルネテラス(核性黄疸):急性のビリルビン脳症が恒久的な脳損傷を引き起こす場合に起こりうる潜在的に致命的な症候群。
他の深刻な、しかしまれな合併症には、難聴と脳性麻痺があります。
防止
乳児が黄疸を発症する可能性を減らす最良の方法は、彼らが十分に栄養状態になっていることを確認することです。人生の最初の1週間ほど、授乳中の赤ちゃんは1日に8〜12回、乳児用の乳児は2〜3時間ごとに1〜2オンスの調合乳を与えなければなりません。








