睡眠時無呼吸は、睡眠中に個人の呼吸が繰り返し停止および開始する一般的な睡眠障害である。症状には、昼間の眠気、大きないびき、不穏な睡眠などがあります。
不随意な呼吸休止は、気道閉塞や脳内の信号伝達問題のいずれかにつながります。この状態のほとんどの人は、最初の種類の閉塞性睡眠時無呼吸(OSA)を有する。シグナリングの問題による睡眠時無呼吸は、中枢性睡眠時無呼吸(CSA)として知られています。
睡眠中に意識的に呼吸を繰り返し止める。気道が開かれたり、呼吸信号が受信されると、人は呼吸をしたり、深呼吸をしたり、息苦しさや窒息、窒息の感覚で完全に目を覚ますことがあります。
未治療の睡眠時無呼吸は、心臓病やうつ病などの深刻な健康合併症を引き起こす可能性があります。また、運転中または運転中に事故のリスクを増大させ、眠気を感じさせてしまうこともあります。
睡眠時無呼吸に関する速い事実
睡眠時無呼吸に関する重要なポイントは次のとおりです。
- 成人5人に1人程度が閉塞性睡眠時無呼吸症候群(OSA)の軽度の症状を示し、15人中1人は中程度から重度の症状があります。
- およそ1,800万人のアメリカ人がこの状態にありますが、診断され治療されたのはわずか20%です。
- 閉経期女性および閉経後女性は、OSAのリスクが高い。
- 睡眠時無呼吸は、高血圧(高血圧)の独立した危険因子です。
- 50歳以上の人では睡眠時無呼吸症がより一般的ですが、子供を含むすべての年齢の人々に影響する可能性があります。
処理
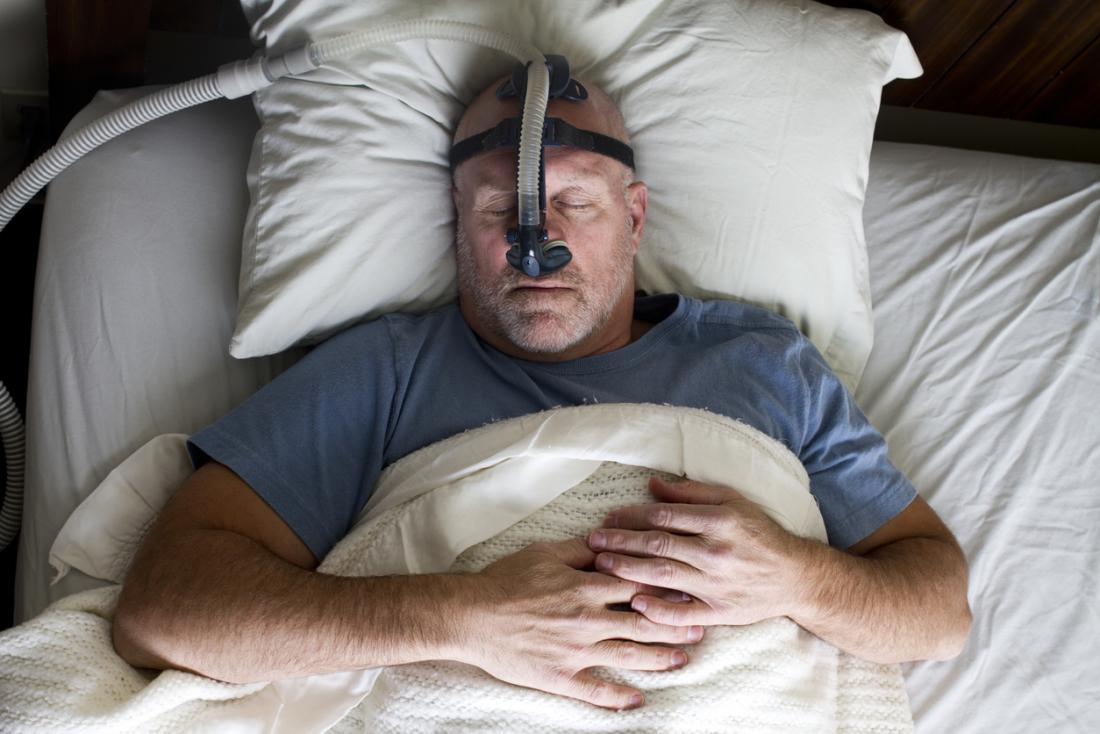
睡眠時無呼吸は、自動車事故、集中困難、うつ病、心臓発作、脳卒中などの生命を脅かす複雑な合併症のリスクが高いことに関連した共通の問題である。
原因と無呼吸のレベルに応じて、治療の方法が異なります。治療の目的は、睡眠中に呼吸を正常化することです。
呼吸を正常化すると、無呼吸に次のような影響があります。
- 昼間の疲れを取り除きます。
- それは、無呼吸または睡眠不足からの望ましくない精神的健康の変化を取り除きます。
- これは、不適切な呼吸の過剰な緊張によって引き起こされる心臓血管の変化を防止する。
ライフスタイルの変更
ライフスタイルの変更は、呼吸を正常化するために不可欠であり、治療の重要な第一歩です。
彼らは以下を含む:
- アルコール中断
- 禁煙
- 減量
- 寝る側
その他のオプション
その他の治療オプションには以下が含まれます:
継続的陽性気道内圧(CPAP)療法:これは睡眠時無呼吸の最前線治療法です。それは、マスクを通って一定の圧力の空気を静かに供給することによって気道を開いた状態に保つ。
一部の人々は、CPAPを使用することに問題があり、永続的な利益を得る前に治療を中止します。しかし、装置をより快適にし、調節期間を滑らかにするために取ることができる多くの措置が存在する。マスクとその設定を調整することができ、マスクを通って流れる空気に水分を加えると、鼻の症状を緩和することができます。
手術:気道を広げることができるOSAのための様々な外科手術がある。外科手術は、閉塞している組織を堅くしたり、収縮させたり、余分な組織や扁桃を摘出するために使用できます。手術の程度に応じて、医者または病院で処置を行うことができます。
下顎再配置装置(MRD):これは、軽度または中程度のOSAを有する個人に適したカスタムメイドの口腔装置である。このマウスピースは、舌の後ろのスペースを広げるために、就寝時に前方位置に顎を保持する。これは上気道を開いたままにし、無呼吸といびきを防ぐのに役立ちます。
MRDの副作用としては、顎または歯の痛み、および顎関節症の潜在的な悪化が挙げられる。
未治療の睡眠時無呼吸とその影響は重大な結果をもたらす可能性があります。過度の日中の眠気や睡眠時無呼吸症候群の症状を呈した人は、症状を医師に相談してください。
症状

睡眠時無呼吸症候群の人は症状を知らないかもしれませんが、他の人は睡眠者が呼吸を停止したことに気づくかもしれません。突然気音や痛みを起こして目を覚まし、眠りに戻ってしまいます。
睡眠時無呼吸の一般的な症状は、夜間に中断された睡眠に起因する日中の眠気である。
その他の症状としては、
- 不穏な睡眠または不眠症
- 集中困難
- 大きないびき
- 夜に何度も目を覚まして排尿する
- 乾燥した口や喉の痛みで覚醒する
- 朝の頭痛
- 過敏症
- 胸焼け
- リビドーおよび勃起障害の減少
彼らは大きな首周りを持っている場合、人は睡眠時無呼吸を持つ可能性が高いです。これは男性の場合は17インチ以上、女性の場合は15インチ以上です。
原因
気道の閉塞または崩壊には、様々な要因が関与し得る:
筋肉の変化:人が眠ると、気道を開いたままにしている筋肉が舌に沿ってリラックスし、気道が狭まる。通常、この緩和は肺内外への空気の流れを妨げるものではありませんが、睡眠時無呼吸では可能です。
物理的な障害:気道周囲の粘膜化した組織や脂肪蓄積が増えた場合、気流が制限され、過去に圧搾された空気があれば、通常はOSAに関連する大きないびきを引き起こす可能性があります。
脳機能:中枢睡眠時無呼吸症(CSA)では、呼吸の神経制御が不良であり、呼吸の制御とリズムが誤動作する。 CSAは、通常、脳卒中または心不全、高高度への最近の上昇、または鎮痛薬の使用などの根本的な病状と関連している。
気道が完全に閉塞すると、いびきが止まり、10-20秒間、または無呼吸を感知して筋肉に締め付けを通知して気流を戻すまで、呼吸はない。呼吸のこの一時停止は無呼吸として知られている。
このプロセスは夜間何百回も続きますが、無呼吸を経験している個人は問題を意識していません。
危険因子
睡眠時無呼吸のリスク要因には、
- 仰臥位
- 肥満
- 慢性副鼻腔炎
- 大きな首周り
- 最近の体重増加
- 閉経
- 大型扁桃腺またはアデノイド
- ダウン症候群
- 喫煙
- 睡眠時無呼吸の家族歴
- くぼんだ顎または大きなオーバーバイト
合併症
睡眠障害はまた、多くの合併症および他の状態と関連している。
これらには、
- 自動車事故
- 認知障害と集中困難
- メタボリック・シンドローム
- 気分の変化
- 高血圧
- ストローク
- 緑内障
- 記憶障害
- 慢性疲労
- 生活の質の低下
- 死亡リスクの増加
- 頭痛
- 口を開けて眠った後に口を乾燥させるか喉を痛める
診断
日中に慢性的に疲れている、または疲れていると感じる人は、医療提供者に相談して、その問題に対処するための正確な原因と必要な手順の両方を判断する必要があります。
彼らが聞くかもしれないよくある質問は次のとおりです:
- 平日と週末のあなたの典型的な睡眠スケジュールは何ですか?
- あなたは眠りにどれくらいの時間かかりますか?
- あなたが眠るのを助ける薬を飲んでいますか?
- あなたは毎晩何睡眠になると思いますか?
- あなたはいびきをしたことを誰かに話しましたか?
- あなたはパニックや起き上がりの気持ちで目を覚ましますか?
- あなたが目を覚ますとどう思いますか?
- テレビを見たり読んだりすると、簡単にうなずきますか?
- あなたの直系家族の誰もが睡眠障害と診断されていますか?
- あなたの睡眠環境について説明してください。
睡眠時無呼吸症候群は、夜間睡眠研究室で行われた睡眠研究(夜間睡眠ポリグラフ)と診断されている。これは、睡眠中の脳波、目と脚の動き、酸素レベル、気流、および心調律を記録します。睡眠障害を専門とする医師は、この検査を解釈する。
いくつかの個人にとって、ホームスリープ無呼吸検査(HSAT)は、検査室研究の代わりに行うことができる。毎時発生する無呼吸発作の数は、睡眠時無呼吸の重症度を決定する:
- 正常 – 0〜5回無呼吸のエピソード/時間。
- 軽度の睡眠時無呼吸 – 1時間あたり5~15回の無呼吸のエピソード。
- 中程度の睡眠時無呼吸 – 1時間あたり16-30回の無呼吸のエピソード。
- 深刻な睡眠時無呼吸 – 時間当たり31回以上のエピソード。








