乳癌は、女性において最も一般的な侵襲性癌であり、肺癌後の女性における癌による死亡の第2の主な原因である。
スクリーニングと治療の進歩により、1989年以来の生存率は劇的に改善されています。米国には約310万人の乳がん生存者がいます(米国)。女性が乳がんで死亡する可能性は、37人中1人、すなわち2.7%である。
2017年には、約252,710の新しい乳癌診断が女性に期待され、約40,610人の女性がこの疾患で死亡する可能性が高い。
症状の認識とスクリーニングの必要性はリスクを軽減する重要な方法です。
乳がんも男性に影響する可能性がありますが、この記事では女性の乳がんに焦点を当てます。
乳がんに関する迅速な事実:
乳がんに関するいくつかの重要な点があります。詳細は、メインの記事にあります。
- 乳がんは女性の中で最も一般的ながんです。
- 症状としては、乳房の塊または肥厚、および皮膚または乳頭の変化が挙げられる。
- リスク要因は遺伝的である可能性がありますが、アルコール摂取などのいくつかのライフスタイル要因によって、起こりやすくなります。
- 手術、放射線療法、化学療法など、さまざまな治療法があります。
- 多くの乳房の腫瘤は癌性ではありませんが、腫瘤や変化を心配している女性は医師に相談してください。
症状
乳がんの最初の症状は、通常、乳房の肉厚組織、乳房や脇の下の塊です。
その他の症状としては、
- 毎月のサイクルで変化しない脇の下または胸の痛み
- オレンジ色の肌のように、胸の皮膚の穴あきや赤み
- 乳首の周りまたは乳首の1つの上の発疹
- おそらく血液を含んでいる乳首からの排出
- 沈んだまたは反転した乳首
- 乳房のサイズまたは形状の変化
- 乳房または乳頭の皮膚の剥離、はがれ、またはスケーリング
ほとんどの塊はがんではありませんが、女性はヘルスケアの専門家によってチェックされるべきです。
ステージ
がんは、腫瘍の大きさ、およびそれがリンパ節または身体の他の部分に広がっているかどうかによってステージングされる。
乳がんの病期分類にはさまざまな方法があります。 1つの方法はステージ0から4までですが、これらはより小さな段階に分解されます。
ステージ0:腺管癌(DCIS)として知られているが、細胞はダクト内に限定され、周囲の組織に侵入していない。
第1段階:この段階の初めに、腫瘍は2センチメートル(cm)まであり、リンパ節には影響しません。
ステージ2:腫瘍は2cm横にあり、近くのノードに広がり始めました。
ステージ3:腫瘍は5cmまであり、リンパ節に転移している可能性があります。
ステージ4:癌は遠隔の器官、特に骨、肝臓、脳、または肺に広がっている。
原因
思春期の後、女性の乳房は、脂肪、結合組織、および母乳栄養のために牛乳を生産する小さな腺の何千もの小腺からなる。小さなチューブやダクトはミルクを乳首に向かって運びます。
癌では、体の細胞は制御不能に増殖する。がんを引き起こすのは過剰な細胞増殖です。
乳がんは、通常、乳管または乳房にそれらを供給する小葉の内層に始まります。そこから、体の他の部分にも広がります。
危険因子
正確な原因は不明のままですが、いくつかのリスク要因によってその可能性が高まります。これらのうちのいくつかは予防可能です。
1.年齢
リスクは年齢とともに増加する。 20年後、次の10年間に乳がんを発症する機会は0.6%です.70歳で、この数字は3.84%に上がります。
2.遺伝学
近い親戚が乳がんを患っている、または持っていた場合、リスクは高くなります。
BRCA1遺伝子およびBRCA2遺伝子を有する女性は、乳癌、卵巣癌またはその両方を発症するリスクが高い。これらの遺伝子は遺伝することができます。 TP53は、より大きな乳癌リスクに関連する別の遺伝子である。
乳がんや乳房の塊の病歴
以前に乳癌を患っていた女性は、病気の既往がない人に比べて、再発する可能性が高くなります。
良性または非がんの乳房塊のいくつかのタイプを有することは、後に癌を発症する機会を増加させる。例としては、非定型の管過形成またはその場での小葉癌が挙げられる。
4.高密度の乳房組織
乳がんは、より高密度の乳房組織で発症する可能性がより高い。
エストロゲン暴露と授乳
エストロゲンに長期間さらされていると、乳がんのリスクが上昇するようです。
これは、早期に開始するか、または平均より後に更年期に入ることが原因である可能性があります。これらの時間の間、エストロゲンレベルはより高い。
母乳育児、特に1年以上の授乳は、母乳育児に続く妊娠がエストロゲンへの暴露を減少させる可能性があるため、乳がん発症機会を減少させるようである。
6.体重
肥満または閉経後の肥満を有する女性は、おそらく高レベルのエストロゲンに起因して、乳癌を発症するリスクが高い可能性がある。高糖度摂取もまた要因となり得る。
7.アルコール消費量
通常のアルコール消費の割合が高いことが重要な役割を果たしているようです。研究によると、1日3回以上飲む女性は、リスクが1.5倍高いことが示されています。
放射線照射
乳がんではないがんの放射線治療を受けると、後に乳がんのリスクが高まります。
ホルモン治療
ホルモン補充療法(HRT)および経口避妊薬の使用は、エストロゲンのレベルの増加のために乳がんに関連しています。
10.労働災害
2012年、研究者らは、特定の発癌物質や内分泌かく乱物質(例:職場)への曝露が乳がんと関連している可能性があると結論付けました。
2007年には、夜間の勤務が乳がんのリスクを高める可能性があると科学者は示唆していますが、最近の研究ではこれは起こりそうにないと結論づけています。
化粧品インプラントおよび乳癌の生存
乳房がんと診断された化粧用乳房インプラントを有する女性は、インプラントを持たない女性と比較して、この疾患により死亡するリスクが高く、後期に診断される可能性が25%高い。
これは、スクリーニング中にガンをマスキングするインプラントに起因するもの、またはインプラントが乳房組織に変化をもたらすためであり得る。さらなる研究が必要です。
タイプ
乳がんの可能性は:
- 腺管癌:これは乳管から始まり、最も一般的なタイプです。
- 小葉がん:これは小葉から始まります。
浸潤性乳がんは、がん細胞が小葉や管の内側から壊れて近くの組織に侵入し、身体の他の部分に広がる可能性を高めることです。
非侵襲性乳がんは、がんが依然として原産地の中にあり、壊れていない場合です。しかし、これらの細胞は最終的に浸潤性乳癌に発展する可能性がある。
乳がんは男性にも影響を及ぼしますが、女性に比べて男性ではあまり一般的ではありません。
診断
診断は、日常的なスクリーニングの結果として、または症状を検出した後に女性が医者に近づくとしばしば起こります。
いくつかの診断テストと手順は、診断を確認するのに役立ちます。
乳房検査
医師は、患者の胸に塊状物および他の症状がないかどうかチェックする。
患者は、頭の上や両側など、さまざまなポジションで腕に座ったり立ったりするように求められます。
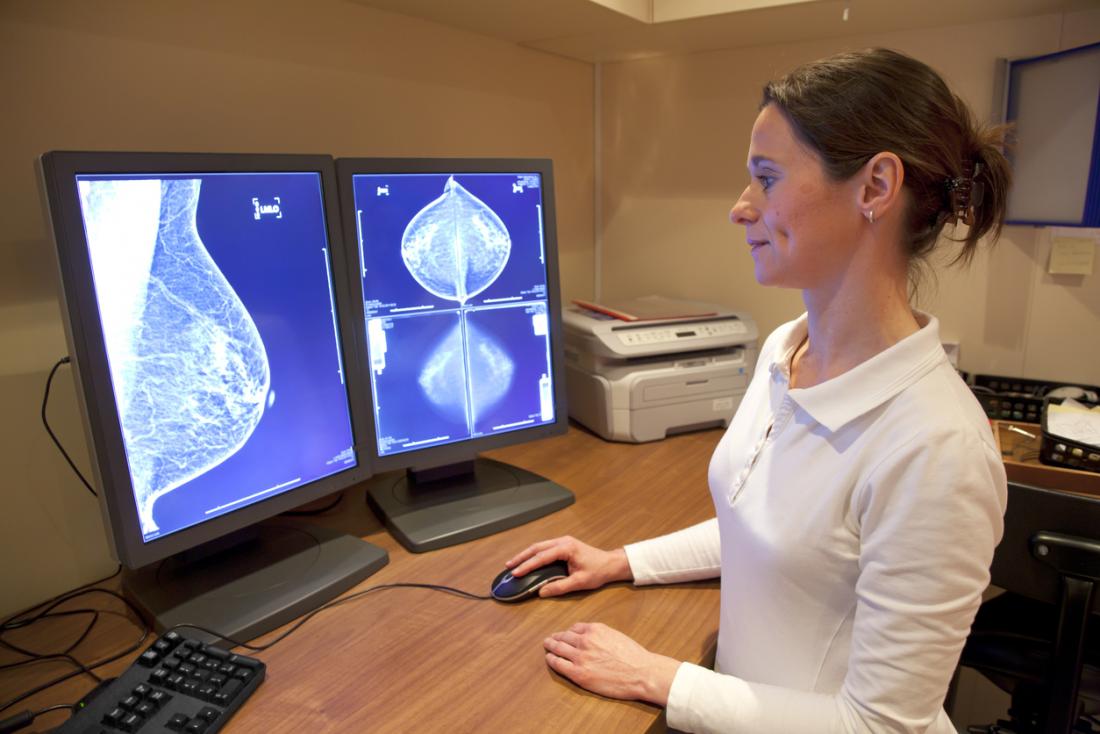
画像検査
マンモグラムは、初期の乳癌スクリーニングに一般的に使用されるX線の一種です。塊や異常を検出するのに役立つ画像を生成します。
疑わしい結果は、さらなる診断によって追跡することができます。しかし、マンモグラフィーは時には癌ではない疑わしい領域を示すことがあります。これは、不必要なストレスや時には介入につながる可能性があります。
超音波スキャンは、固形塊または流体充填嚢胞を区別するのに役立ちます。
MRIスキャンでは、患者に色素を注入するため、がんがどれだけ広がっているかを調べます。
生検
組織のサンプルを検査分析のために外科的に除去する。これは、細胞が癌性であるかどうか、もしそうであれば、癌がホルモン感受性であるか否かを含むどのタイプの癌であるかを示すことができる。
診断にはまた、がんを病期分類すること、
- 腫瘍の大きさ
- どのくらい遠くに広がっている
- 侵襲的であれ非侵襲的であれ
- それが転移したか、または身体の他の部分に広がっても
病期分類は回復の機会に影響を与え、最良の治療選択肢を決めるのに役立ちます。
処理
治療は次のものに依存します:
- 乳癌のタイプ
- がんの病期
- ホルモン感受性
- 患者の年齢、全体的な健康状態、選好
主なオプションは次のとおりです。
- 放射線療法
- 手術
- 生物学的療法、または標的薬物療法
- ホルモン療法
- 化学療法
選択に影響を及ぼす要因には、がんの病期、その他の病状、個人の好みが含まれます。
手術
外科手術が必要な場合、選択は診断と個体によって異なります。
腺腫切除術(Lumpectomy):腫瘍とそれを取り巻く健康な組織のわずかなマージンを取り除くことで、がんの拡大を防ぐことができます。これは、腫瘍が小さく周囲の組織から分離しやすい場合には選択肢となります。
乳房切除術:単純な乳房切除術は、小葉、管、脂肪組織、乳頭、乳頭、および一部の皮膚を除去することを含む。根治的乳房切除術は、胸壁および脇の下のリンパ節から筋肉を除去する。
センチネルリンパ節生検:1つのリンパ節を取り除くと、がんが広がるのを止めることができます。なぜなら、乳がんがリンパ節に到達すると、リンパ系を介して体の他の部分にさらに広がることができるからです。
腋窩リンパ節郭清:もし、センチネル節と呼ばれる節上にがん細胞がある場合、外科医は、腋窩のいくつかの淋病節を除去して、病気の広がりを防ぐことを勧めているかもしれません。
再建:乳房手術の後、再建は乳房を再形成して、他の乳房と同様に見えるようにすることができます。これは、乳房切除と同時に、または後で行うことができます。外科医は、乳房インプラント、または患者の体の別の部分からの組織を使用することができる。
放射線療法
放射線の制御された線量は、癌細胞を破壊するために腫瘍を標的とする。手術後1ヵ月近くから化学療法と併用すると、残りの癌細胞を殺すことができます。
各セッションは数分続き、癌の目的と程度に応じて、3〜6週間週3〜5回のセッションが必要になることがあります。
乳癌のタイプは、もしあれば、どのタイプの放射線療法が最も適しているかを指示する。
有害作用には、疲労、リンパ浮腫、胸部皮膚の黒ずみ、胸部皮膚の刺激が含まれる。
化学療法
細胞傷害性薬物として知られている薬剤は、再発または拡散のリスクが高い場合に、癌細胞を殺すために使用され得る。これはアジュバント化学療法と呼ばれています。
腫瘍が大きい場合、手術前に化学療法を施して腫瘍を縮小し、その除去を容易にすることができる。これはネオアジュバント化学療法と呼ばれています。
化学療法は、転移した、または身体の他の部分に広がった癌を治療することもでき、特に後の段階でいくつかの症状を軽減することができます。
これは、エストロゲンがいくつかの乳癌の成長を促進することができるので、エストロゲン産生を減少させるために使用され得る。
有害作用には、吐き気、嘔吐、食欲喪失、疲労、口臭、脱毛、および感染症に対する感受性がやや高い。医薬品はこれらの多くを支配するのに役立ちます。
ホルモン遮断療法
ホルモン遮断療法は、ホルモン感受性乳癌の再発を防ぐために使用されます。これらはしばしばエストロゲン受容体(ER)陽性およびプロゲステロン受容体(PR)陽性癌と呼ばれる。
ホルモン遮断療法は通常、手術後に使用されますが、腫瘍を縮小するために使用されることがあります。
手術、化学療法、または放射線療法を受けることができない患者のための唯一の選択肢かもしれない。
この効果は通常、手術後5年まで持続する。この治療法は、ホルモンに敏感でない癌には効果がない。
例としては、
- タモキシフェン
- アロマターゼ阻害剤
- 卵巣切除または抑制
- 卵巣を抑制するために、ゴセレリンと呼ばれる黄体形成ホルモン放出ホルモンアゴニスト(LHRHa)
ホルモン療法は、女性の将来の妊娠可能性に影響を与える可能性があります。
生物学的処理
対象となる薬物は、特定のタイプの乳癌を破壊する。例には、トラスツズマブ(ハーセプチン)、ラパチニブ(Tykerb)、およびベバシズマブ(アバスチン)が含まれる。これらの薬はすべて異なる目的で使用されています。
乳癌やその他の癌の治療には重大な副作用があります。
患者は、治療を決定する際に、関連するリスクと、悪影響を最小限にする方法を医師と話し合うべきである。
見通し
治療では、ステージ0またはステージ1の乳がんの診断を受ける女性は、少なくとも5年間生存する確率はほぼ100%です。
ステージ4で診断が行われた場合、さらに5年生存する機会は約22%です。
定期的なチェックとスクリーニングは早期に症状を検出するのに役立ちます。女性は自分の選択肢について医師と話し合うべきです。
防止
乳がんを予防する確実な方法はありませんが、生活習慣の決定によって乳がんや他の種類のがんのリスクが大幅に低下する可能性があります。
これらには、
- 過剰なアルコール消費を避ける
- 新鮮な果物や野菜がたっぷり入った健康的な食事
- 十分な運動をしている
- 健康な肥満指数(BMI)を維持し、
女性は、リスクに影響を与える可能性があるため、閉経後の授乳とHRTの使用について慎重に考えなければなりません。
予防手術は、高リスクの女性のための選択肢です。








