子宮内膜症は治癒できないが管理しやすい婦人科状態である。
これは、子宮内に通常見られる組織からなる子宮内膜インプラントが体の他の領域に存在する場合に発生します。
組織が肥厚し続け、崩壊し、月経周期ホルモンに反応し、月経周期中に出血すると、子宮内膜症は身体の深部に形成される。
瘢痕組織および癒着が形成され、これは臓器融合および解剖学的変化を引き起こし得る。
子宮内膜症は、15歳から44歳の米国の女性の約11%に影響を及ぼすと考えられています。
子宮内膜症に関する速い事実
子宮内膜症の重要なポイントは次のとおりです。詳細は、メインの記事を参照してください。
- 子宮内膜症は世界中の生殖年齢の女性の6〜10%に影響を及ぼします。
- この状態は発達中の胎児に存在するようであるが、思春期のエストロゲンレベルは症状を引き起こすと考えられている。
- 症状は一般的に、生殖年の間に存在する。
- ほとんどの女性は未診断ですが、米国では診断を受けるのに約10年かかることがあります。
- アレルギー、喘息、化学感受性、自己免疫疾患、慢性疲労症候群、線維筋痛、乳癌、および卵巣癌は、子宮内膜症の女性および家族に関連している。
子宮内膜症とは何ですか?
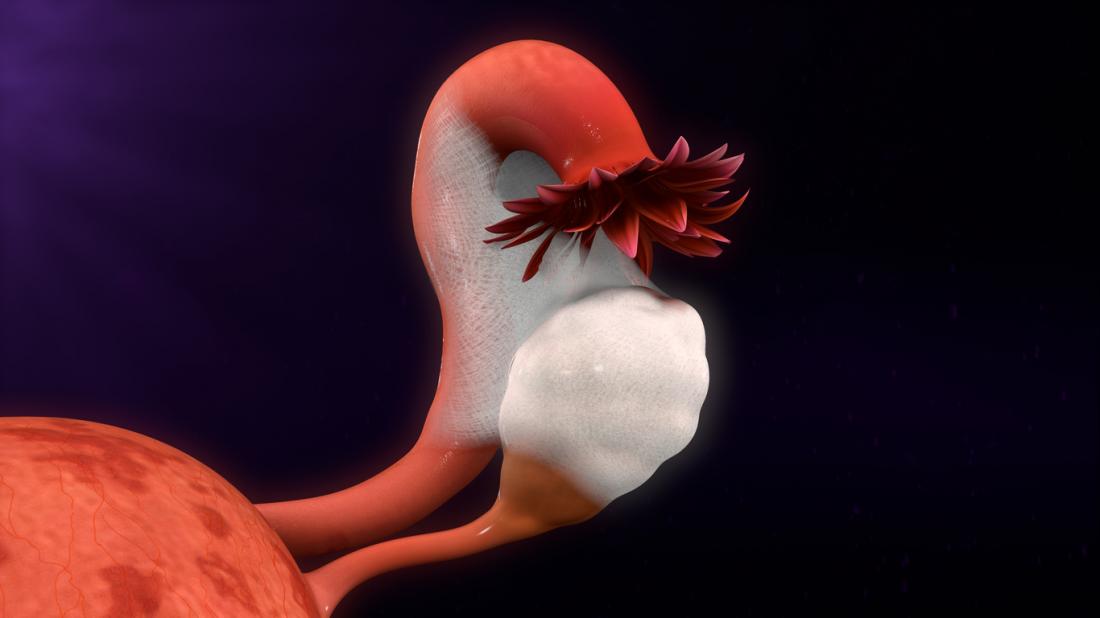
子宮内膜組織は、腺、血液細胞、および結合組織からなる。通常、子宮内で成長し、排卵のために子宮の内面を準備する。
子宮内膜インプラントは、子宮外の場所で増殖する子宮内膜組織の蓄積である。
彼らが子宮の外側に成長するとき、これは子宮内膜症と呼ばれます。
彼らは体のどこにでも発達することができますが、通常は骨盤領域に発生します。
彼らは以下のことに影響を与えるかも
- 卵巣
- 卵管
- 腹膜
- リンパ節
通常、この組織は月経中に排出されるが、置換された組織はこれを行うことができない。
これは、痛みなどの身体的症状につながります。病変が大きくなるにつれて、それらは身体機能に影響を及ぼす可能性がある。例えば、卵管は閉塞されていてもよい。
痛みやその他の症状は、働く能力、医療費、関係を維持することの困難さなど、さまざまな生活領域に影響を及ぼします。
症状
骨盤内炎症性疾患(PID)、卵巣嚢胞および過敏性腸症候群(IBS)などの他の病状は、子宮内膜症の症状を模倣することができる。
子宮内膜症の症状には、
- NSAIDSに罹患していない重度の月経痙攣
- 長期的な低背および骨盤痛
- 7日以上続く期間
- パッドやタンポンが1〜2時間ごとに交換が必要な重い月経出血
- 痛み、下痢、便秘、および鼓腸を含む腸および泌尿器系の問題
- 血便または尿
- 吐き気と嘔吐
- 疲労
- 性交中の痛み
- 期間の間のスポッティングまたは出血
疼痛は子宮内膜症の最も一般的な兆候であるが、痛みの重症度は必ずしも疾患の程度と相関するとは限らない。
痛みは、体がエストロゲン産生を止める閉経後に解決することが多い。しかし、閉経中にホルモン療法を使用すると、症状が持続することがあります。
妊娠により症状が一時的に軽減されることがあります。
合併症
合併症には以下が含まれる:
- 不妊症は、その状態の患者の50%に影響を及ぼし得る。
- 卵巣癌または子宮内膜症関連腺癌を発症するリスクの増加
- 卵巣嚢腫
- 炎症
- 瘢痕組織および癒着の発生
- 腸および膀胱合併症
将来の合併症を避けるために、症状について医療提供者に気づくことが重要です。
処理
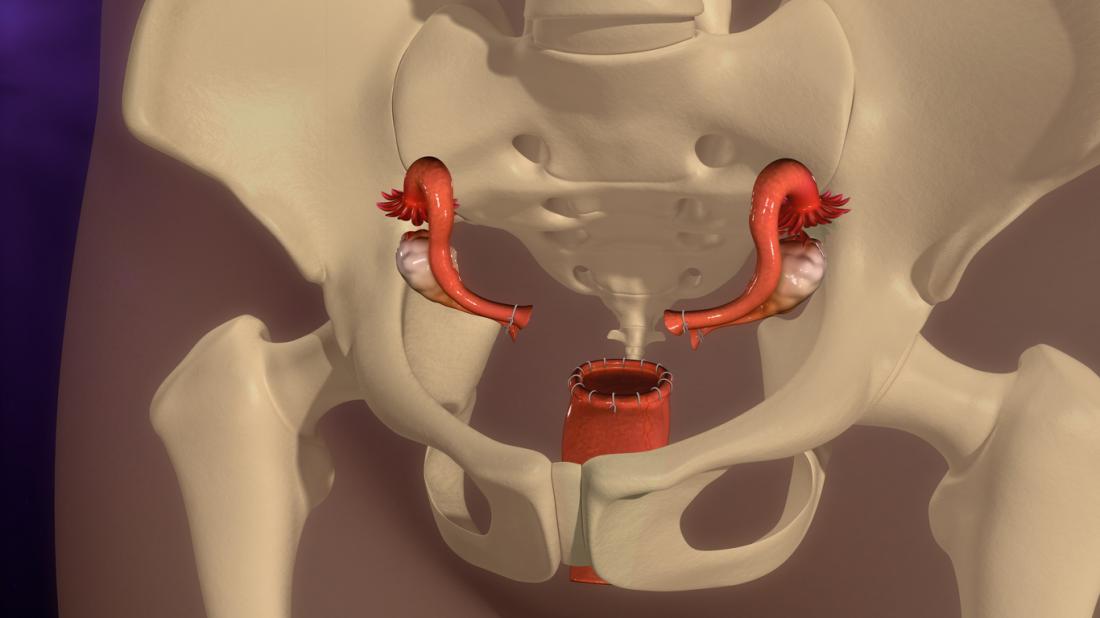
外科手術は可能であるが、通常は他の治療法が有効でない場合にのみ考慮される。
その他のオプションは次のとおりです。
疼痛薬:ibuprofen(Advil、Motrin IBなど)などの店頭販売(OTC)非ステロイド系抗炎症薬(NSAID)または痛みを伴う月経の治療用処方薬。
ホルモン:ホルモン治療、ゴナドトロピン放出ホルモン(Gn-RH)アゴニストおよびアンタゴニスト、メドロキシプロゲステロン(Depo-Provera)またはダナゾールなどのホルモン療法を用いて治療することができる。子宮内装置(IUD)の配置も推奨することができる。
手術:初期手術は子宮内膜症の領域を除去しようとするが、両卵巣の除去を伴う子宮摘出術が必要となることがある。
妊娠可能性の治療:妊娠は、体外受精(IVF)によって推奨されるかもしれません。
自宅で症状を管理する
相補的および代替治療には鍼治療、カイロプラクティック、漢方薬が含まれますが、これらが有効であることを示す証拠はほとんどありません。
カフェインが症状を悪化させる可能性があるため、カフェインを避けると痛みを軽減するのに役立ちます。
歩行などの運動は、痛みを軽減し、エストロゲンレベルを低下させることによって状態の進行を遅らせる可能性がある。
子宮内膜症の長期間の合併症のために、症状を監視することが重要です。耐えられない痛みや予期せぬ出血は医師に報告しなければならない。
現在のところ子宮内膜症の治癒はありませんが、ほとんどの女性は症状の痛みを和らげ、子供を抱えることができます。
診断
診断のための単一のテストがないため、診断は難しいことがあります。
本当に状態を確認する唯一の方法は、外科的腹腔鏡検査を受けることです。
外科的腹腔鏡検査は、腹腔鏡と呼ばれる小型カメラが取り付けられた薄くて明るい管を骨盤領域の小さな切開部に挿入する低侵襲手術である。
診断は次のように分類することができる。
- ステージ1:病変は最小であり、分離されている
- ステージ2:病変は軽度です。いくつかの可能性があり、癒着が可能です。
- ステージ3:病変は中等度、深いまたは浅い、癒着を伴う
- ステージ4:病変は重複して重度であり、表面および深部の両方にあり、著しい癒着を伴う。
診断を受けるには何年もかかることがあります。
他の可能な診断戦略には、骨盤検査、超音波または磁気共鳴イメージング(MRI)による放射線画像化、および避妊薬またはゴナドトロピン放出ホルモン(GnRH)アゴニストを含む特定の薬物の使用が含まれる。
ダイエット
子宮内膜症の痛みおよび影響を管理するための食餌措置が提案されている。
2004年の研究は、膀胱萎縮症と呼ばれる褐色の海藻が女性にエストロゲン低下効果を有する可能性があることを示唆している。これにより、子宮内膜症の増殖率を低下させることができる。
ある著者は、短鎖発酵性炭水化物の少ない食事を使用して子宮内膜症の症状を軽減する事例研究を発表しました。このダイエットはIBSで働くことが示されており、子宮内膜症でよく見られるため、おそらく子宮内膜症のみの患者には有効です。
より多くの研究が必要ですが、このアプローチを試す上で害はほとんどありません。
食生活の選択はまた、子宮内膜症の発症と関連している。 2011年に実施された調査では、果物摂取が子宮内膜症のリスクを高め、総脂肪摂取量が多いほどリスクが低下することが示唆されました。
乳製品はまた、子宮内膜症のリスクを低減することが示されたが、これらの結果は統計的に有意ではなかった。
ヨーグルト、ザウアークラウト、ピクルスを食べたり、プロバイオティクスの良い供給源を見つけることは、胃腸の症状を軽減し、消化活動を増加させるのに役立ちます。
カフェインが症状を悪化させる可能性があるため、カフェインを避けると痛みを軽減するのに役立ちます。
原因
子宮内膜症の正確な原因は現在完全には理解されていない。
考えられる説明は次のとおりです。
月経の流れの問題:通常の方法で体を離れるのではなく、月経血が卵管や骨盤に入る。
胚細胞の増殖:時には、腹腔および骨盤を覆う胚細胞は、それらの腔内の子宮内膜組織に発達する。
胎児の発達:子宮内膜症は発達中の胎児に存在する可能性があるが、思春期のエストロゲンレベルは症状を引き起こすと考えられている。
外科的瘢痕:子宮内膜細胞は、子宮摘出またはc-切片などの処置の間に移動することができる。
子宮内膜細胞輸送:リンパ系は子宮内膜細胞を身体の様々な部分に輸送する。
遺伝学:継承されたコンポーネントがあるかもしれません。子宮内膜症を有する近親者の女性は、子宮内膜症を発症する可能性が高い。
ホルモン:子宮内膜症はホルモンエストロゲンによって刺激されます。
免疫システム:免疫系の問題は、子宮内膜組織の破壊を防ぐことができる。
危険因子
誰でも子宮内膜症を発症することがありますが、いくつかのリスク要因がリスクを増加させます。
これらには、
- 年齢:30〜40歳の女性で最も一般的です
- ヌリパルティ:出産しない
- 遺伝学:1つ以上の親族が条件を有する
- 病歴:骨盤感染、子宮異常、または月経血の排泄を防ぐ病気。
- 月経歴:月経周期は7日以上、月経周期は27日未満です。
- カフェイン、アルコール消費、運動不足:これらはエストロゲンのレベルを上昇させる可能性があります。
一部の健康状態は子宮内膜症と関連しています。これらには、アレルギー、喘息、化学感受性、自己免疫疾患、慢性疲労症候群、卵巣癌および乳癌が含まれる。
研究者は、子宮内膜症とフタル酸エステルを含む特定の化学物質への暴露との関連を見出している。








